Los medicamentos consisten en sustancias químicas. Cuando ingieres una pastilla, las sustancias químicas del medicamento son absorbidas por el sistema digestivo y pasan al torrente sanguíneo. Desde el torrente sanguíneo, pasan por el hígado y luego tienen un impacto en el órgano objetivo.
¿Tienes dolor de cabeza? Toma un Advil y ¡presto! Como por arte de magia, el dolor de cabeza desaparecerá. ¿Tienes gases? ¡No te preocupes, Tums está disponible!
El aspecto fascinante de la medicina moderna radica en su capacidad para resolver una amplia gama de problemas médicos. Sin embargo, ¿alguna vez te has preguntado cómo un analgésico como la aspirina diferencia entre un dolor de cabeza y otros tipos de dolor, como el dolor muscular? Bueno, la verdad es que no posee ese conocimiento. A pesar de la impresión de que estas pastillas específicamente apuntan y alivian rápidamente nuestro dolor, no son tan sofisticadas como podríamos pensar. Una vez ingeridos, estos medicamentos no tienen dirección ni conciencia de dónde necesitan ir dentro de nuestros cuerpos.
El recorrido de las pastillas en el cuerpo
Cuando tomamos medicamentos en forma de tabletas, pastillas o líquidos, comienzan su recorrido al ser tragados. A partir de ahí, pasan por el sistema digestivo, donde se descomponen y se absorben en el torrente sanguíneo. Para llegar al hígado, viajan a través de una ruta especial conocida como la vena porta hepática, que transporta las sustancias desde el intestino delgado hasta el hígado a través del torrente sanguíneo.
La pastilla se descompone en el hígado y sus componentes farmacológicos se liberan en el torrente sanguíneo. Aunque el medicamento circula por todo el cuerpo, no necesariamente tiene un efecto en todas partes. Los medicamentos son sustancias químicas diseñadas específicamente para unirse a ciertas moléculas de proteínas en el cuerpo, llamadas receptores. Los receptores pueden encontrarse en la superficie de las células o dentro de ellas, y cada tipo de receptor tiene una forma única, como una cerradura con una llave específica.
Cuando se trata de esta situación, el elemento crucial es el medicamento. El medicamento circula dentro del cuerpo y se adhiere a la cerradura (receptor) siempre que sea un ajuste adecuado.
Como ilustración, Advil incluye ibuprofeno, que actúa como analgésico. El ibuprofeno se adhiere a los receptores del dolor que encuentra a medida que circula por el cuerpo. Solo después de unirse a estos objetivos específicos, el medicamento puede llevar a cabo su función prevista de manera efectiva.
El efecto deseado se produce cuando el ibuprofeno entra en la célula e inicia reacciones químicas. En el caso de los medicamentos para el dolor, detiene la señal de dolor para que no llegue a los nervios. En el caso de los beta bloqueadores, que se utilizan para controlar la presión arterial alta, se adhieren al receptor beta ubicado en las células del corazón, los vasos sanguíneos y los pulmones. Al hacerlo, evitan que la adrenalina se una al mismo receptor, impidiendo que afecte a la célula cardiaca y aumente la presión arterial. Este proceso se ilustra en la imagen a continuación. La capacidad del medicamento para unirse a su receptor objetivo es esencial para todas estas acciones. Sin embargo, este sistema natural no es completamente confiable.
En ocasiones, los medicamentos pueden unirse a receptores que son diferentes al receptor previsto, especialmente si sus formas son similares. Esto es comparable a saludar a alguien a lo lejos, creyendo que es tu amigo, pero darte cuenta de que es un completo desconocido cuando te acercas más.
Lamentablemente, en este escenario, las funciones de las ondas son más parecidas a un saludo, ya que el medicamento se adhiere al objetivo incorrecto y desencadena una serie de eventos, lo que lleva a repercusiones indeseadas.
¿Qué ocurre si surgen efectos secundarios?
Los medicamentos están destinados a ser consumidos en una dosis específica. Si se toman en cantidades inferiores a la dosis óptima, puede ser ineficaz para unirse al receptor previsto. En tales casos, el medicamento será completamente inútil, ya que no puede cumplir su propósito previsto.
Por otro lado, si los medicamentos se consumen en cantidades mayores a la dosis recomendada, tienen una mayor probabilidad de unirse a receptores distintos a sus objetivos previstos. Esto puede provocar respuestas no anticipadas, conocidas como efectos secundarios.
Cada medicamento tiene una lista bien conocida de reacciones adversas típicas, como malestar gastrointestinal, fatiga, xerostomía, y así sucesivamente, todas las cuales se indican en el envase. Solo en situaciones extremas estas reacciones adversas requieren hospitalización.
Por lo tanto, es crucial asegurarse de que se administre la cantidad correcta de medicamento para que sea efectivo.
 Imagen de receta médica y botella etiquetada (Crédito de la foto: Mr Doomits/Shutterstock)
Imagen de receta médica y botella etiquetada (Crédito de la foto: Mr Doomits/Shutterstock)
Sin embargo, en ciertas situaciones, como con los medicamentos de quimioterapia, es imposible evitar los efectos secundarios. Los medicamentos de quimioterapia están diseñados para atacar a las células cancerosas que crecen rápidamente. Desafortunadamente, también pueden atacar a otras células que se dividen rápidamente, como las células del cabello, lo que resulta en la caída del cabello como efecto secundario de la quimioterapia.
Administrar los medicamentos directamente en el área afectada puede reducir la probabilidad de efectos secundarios. Por ejemplo, una crema antibacteriana se puede aplicar tópicamente para tratar una infección en la piel. Sin embargo, este enfoque dirigido no es adecuado para todas las enfermedades e infecciones.
Avances en la medicina con el uso de medicamentos inteligentes
Un equipo de científicos está actualmente trabajando en el desarrollo de medicamentos innovadores conocidos como «medicamentos inteligentes». Estos medicamentos funcionan de manera similar a los vehículos habilitados para GPS, garantizando una entrega precisa al destino previsto.
Hay casos en los que los medicamentos pueden permanecer inactivos cerca del lugar deseado hasta que necesiten ser activados. Por lo general, los medicamentos se eliminan del cuerpo una vez que se desprenden del receptor objetivo, lo que requiere una administración regular. Sin embargo, al controlar la activación de los medicamentos, podemos mantener una dosis constante en el cuerpo, reduciendo la necesidad de una administración frecuente.
En un estudio de investigación, los científicos descubrieron señales químicas en el cuerpo que desencadenan la liberación de medicamentos, lo que llevó al desarrollo de un sistema automatizado de administración de medicamentos. Este sistema proporciona la dosis precisa de medicamento en el momento adecuado, en cualquier parte del cuerpo, con precisión y eficacia.
Microchips
Otro estudio investigó el uso de microchips implantados bajo la piel, en la médula espinal o en el cerebro para administrar medicamentos con precisión. Estos microchips contienen pequeños depósitos llenos de medicamentos como quimioterapia o analgésicos, que están sellados con tapas de papel de aluminio. Cuando se aplica una corriente eléctrica de un voltio, las tapas se disuelven, liberando el medicamento en el cuerpo.
Microneedles
Las microagujas son una innovación diferente que utiliza agujas pequeñas para administrar medicamentos localmente. Estas agujas son tan pequeñas que no alcanzan los nervios, lo que hace que la administración de medicamentos sea indolora.
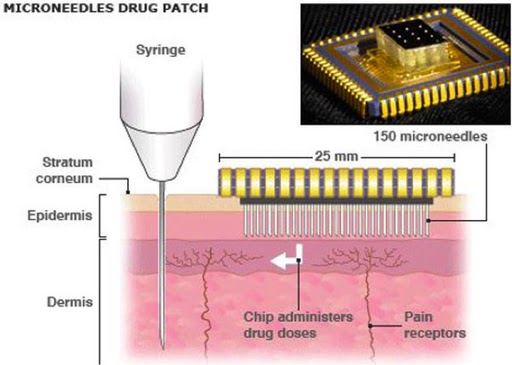
Un parche de medicamentos con microagujas (Crédito de la foto: National Health FederationWikimedia Commons)
Con numerosos estudios en curso de esta naturaleza, no pasará mucho tiempo antes de que nuestros medicamentos ya no vaguen sin rumbo por nuestro torrente sanguíneo. ¡La pregunta principal ahora es si podemos hacer que estos medicamentos «inteligentes» sean tan asequibles como los tradicionales!
